Когда человек оказывается прикован к постели — временно или надолго — даже простые, повседневные действия превращаются в задачу, требующую внимания и аккуратности. Один из таких моментов — питьё. Обезвоживание опасно для всех, но особенно для лежачих больных. Поэтому важно организовать процесс так, чтобы он был комфортным, безопасным и регулярным.
В этой статье расскажем, как давать пить лежачему больному: что важно учесть, какие приспособления использовать, как действовать в случае затруднённого глотания и когда стоит обратиться к врачу.
Почему это важно
Недостаток жидкости у лежачего человека может привести к:
- Ухудшению работы почек;
- Загущению крови и повышению риска тромбозов;
- Запорам;
- Повышенной утомляемости и спутанности сознания;
- Обострению пролежней и замедленному заживлению ран.
Человек, который не двигается, часто не чувствует жажды, особенно если у него есть деменция или другие когнитивные нарушения. Поэтому задача ухаживающего — не ждать просьбы попить, а организовать водный режим заранее.
Как правильно организовать питьё
Вот основные рекомендации, которые помогут наладить процесс:
1. Учитывайте положение тела
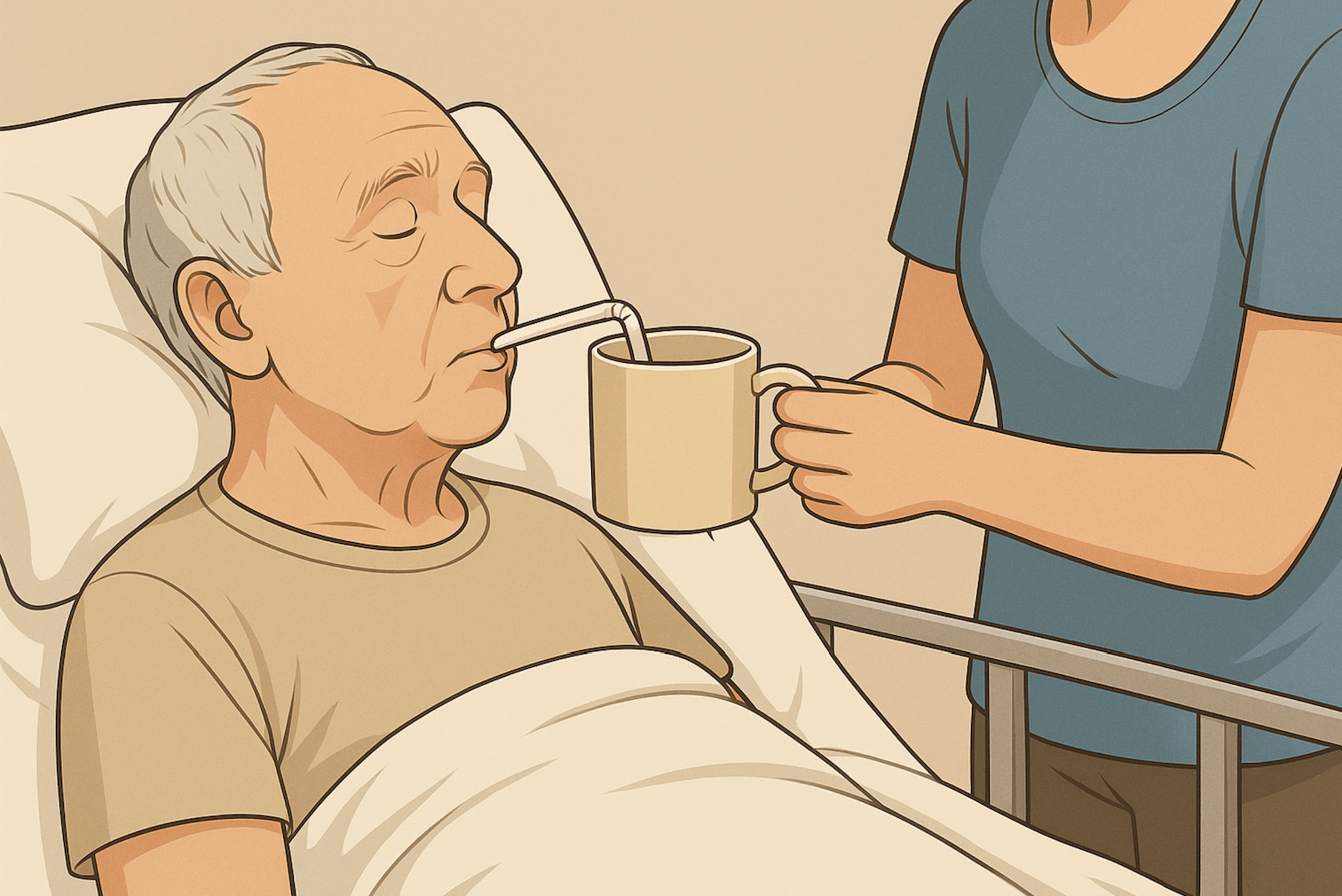
Оптимальное положение — полусидя, с приподнятой спиной. Если больной не может сам подняться, используйте функциональную медицинскую кровать с регулировкой спинки или специальные подушки. Никогда не давайте пить в положении лёжа — это опасно: можно захлебнуться.
Если вы ухаживаете за лежачим в Москве или области и пока не располагаете медицинской кроватью, можно взять её в аренду — это часто дешевле и быстрее, чем покупать.
2. Используйте удобную посуду
Чтобы избежать проливаний и минимизировать риск захлебнуться, применяют:
- Поильники с носиком или трубочкой;
- Специальные кружки с ограничителями подачи жидкости;
- Бутылочки с клапанами, как у детей.
Некоторые кружки позволяют пить, не запрокидывая голову — это особенно удобно при слабых мышцах шеи или после инсульта.
3. Следите за температурой напитка
Жидкость должна быть тёплой, но не горячей. Слишком холодное или горячее питьё может вызвать спазмы и кашель.
4. Давайте пить маленькими глотками, медленно
Если человек захлёбывается, сильно кашляет или чувствует, что «вода идёт не туда», прекратите попытку и обратитесь к врачу. Это может быть проявлением дисфагии (нарушения глотания).
Сколько жидкости нужно в день
В среднем, лежачему человеку требуется 1,5–2 литра жидкости в сутки. Важно учитывать не только воду, но и:
- Бульоны;
- Компоты;
- Кисели;
- Чаи (без кофеина);
- Супы;
- Жидкие пюре и йогурты.
Если у пациента есть ограничения по жидкости (например, при сердечной или почечной недостаточности), объём назначает врач. Не увеличивайте потребление самостоятельно.
Как напоминать и следить за водным режимом
У лежачих часто снижен контроль над временем и потребностями. Чтобы не забывать о питье:
- Составьте график (например, каждые 1,5–2 часа по 100–150 мл);
- Используйте приложения-напоминалки, если ухаживающий пользуется смартфоном;
- Ведите простой дневник потребления жидкости (на бумаге или в заметках).
Что делать при нарушении глотания
Если человек не может глотать жидкость — это повод для медицинского обследования. Возможные причины:
- Послеинсультное состояние;
- Болезнь Паркинсона;
- Травмы шеи или головы;
- Опухоли гортани или пищевода;
- Деменция на поздних стадиях.
Врач (невролог или логопед-афазиолог) может рекомендовать сгущение жидкости — с помощью специальных гелеобразующих добавок. Также назначаются специальные упражнения и, при необходимости, зондовое питание.
⚠️ Применение сгущающих добавок и других медицинских решений возможно только по назначению врача. Самостоятельное использование может быть опасным.
Что делать, если человек отказывается пить
Иногда лежачие больные не хотят пить: из-за страха захлебнуться, отсутствия жажды или изменения вкусовых ощущений. В этом случае:
- Пробуйте давать напитки, которые нравятся: тёплый компот, кисель, ароматный чай;
- Используйте трубочки с клапаном — они требуют меньше усилий;
- Предлагайте пить часто, но понемногу;
- Делайте глотки в виде «игры» или ритуала, особенно если человек в деменции;
- Добавляйте жидкость в пищу: супы, пюре, смузи.
Подручные средства и помощь
Если ухаживающий не справляется — например, боится причинить вред или не может держать больного — стоит рассмотреть:
- Привлечение сиделки на часы или дни;
- Обращение в патронажную службу (в Москве и Подмосковье их много, в том числе с бесплатными выездами по ОМС);
- Аренду оборудования, упрощающего уход (регулируемые кровати, подставки, опоры).
Можно ли давать пить через зонд?
Если больной получает питание через назогастральный зонд или гастростому, любые изменения в объёме или составе жидкостей должен регулировать врач. Важно строго соблюдать рекомендации по:
- Температуре и вязкости;
- Объёму и скорости введения;
- Гигиене шприца и трубки.
Неправильное использование зонда может привести к воспалению, рвоте, аспирации (попаданию жидкости в лёгкие).
⚠️ Никогда не используйте зонд без предварительной консультации с врачом или медсестрой, обученной его применению.
Кратко: что делать и чего не делать
Что делать:
- Использовать медицинскую кровать или подушки для полусидячего положения;
- Давать пить регулярно, маленькими глотками;
- Использовать поильники, трубочки, приспособления;
- Учитывать температуру и предпочтения;
- Обращаться к врачу при затруднённом глотании.
Чего не делать:
- Давать пить лёжа;
- Насильно заставлять пить;
- Оставлять больного одного с поильником, если он не может контролировать движения;
- Игнорировать признаки обезвоживания или нарушения глотания.
Заключение
Организация питьевого режима лежачего больного — важная часть ухода, от которой зависит его самочувствие, восстановление и даже жизнь. Внимание к деталям, использование подходящих приспособлений и консультация с врачом при необходимости — залог безопасности и комфорта.
Если вы ухаживаете за близким человеком в Москве или Подмосковье и чувствуете, что вам трудно справляться в одиночку, вы можете обратиться за консультацией в паллиативную службу, арендовать удобное оборудование или нанять помощника на время. Вы не одни.