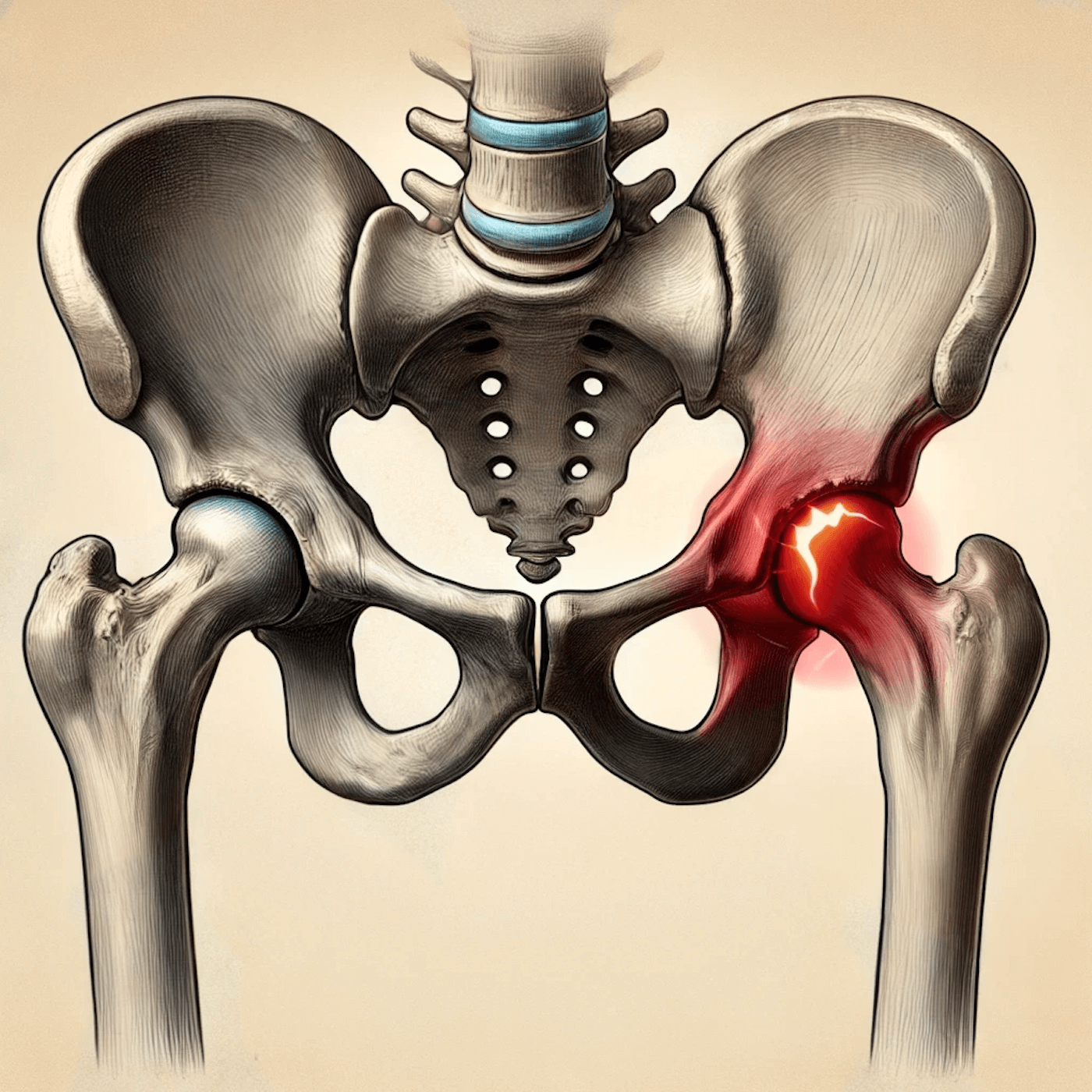
Введение
Перелом шейки бедра — это серьезная травма, которая может привести к значительным ограничениям в подвижности и качеству жизни. Чаще всего она встречается у пожилых людей, особенно у женщин после менопаузы (периода, когда прекращаются менструации и снижается уровень женских гормонов эстрогенов). Эта травма требует незамедлительного обращения к врачу и профессионального медицинского вмешательства. В данной статье мы подробно рассмотрим:
- Анатомию шейки бедра и ее функции.
- Причины и факторы риска перелома.
- Симптомы и методы диагностики.
- Подробное описание методов лечения и реабилитации.
- Особенности ухода за пациентами, включая использование специального оборудования.
- Профилактические меры и советы по предотвращению травмы.
- Ответы на часто задаваемые вопросы.
Важно: Эта статья предназначена для общего ознакомления и не заменяет консультацию с медицинским специалистом. При возникновении симптомов или вопросов по здоровью незамедлительно обратитесь к врачу.
Анатомия шейки бедра
Строение бедренной кости
Бедренная кость — самая длинная и прочная кость в человеческом теле, расположенная в бедре. Она состоит из нескольких основных частей:
- Головка бедренной кости: шаровидная верхняя часть, которая входит в вертлужную впадину таза, образуя тазобедренный сустав.
- Шейка бедра: узкий участок кости между головкой и телом бедренной кости.
- Тело бедренной кости: длинная центральная часть кости.
- Вертелы: костные выступы (большой и малый вертел), к которым прикрепляются мышцы.
Функции шейки бедра
Шейка бедра выполняет важную роль в передаче нагрузки между телом бедренной кости и головкой бедра. Она обеспечивает:
- Подвижность тазобедренного сустава: позволяет выполнять широкий диапазон движений ногами.
- Распределение веса: передает вес тела от таза к нижним конечностям.
- Соединение мышц и связок: служит местом прикрепления для ряда мышц и связок, участвующих в движении и стабилизации сустава.
Из-за своей анатомической особенности — узкого сечения и угла наклона — шейка бедра подвержена повышенному риску переломов, особенно при воздействии внешних сил или при ослаблении костной ткани.
Причины перелома шейки бедра
1. Остеопороз
Остеопороз — системное заболевание скелета, характеризующееся снижением плотности и качества костной ткани, что приводит к повышенной хрупкости костей и риску переломов. Основные причины развития остеопороза:
- Возрастные изменения: с возрастом естественная плотность костей снижается.
- Гормональные изменения: у женщин после менопаузы снижение уровня эстрогенов ускоряет потерю костной массы.
- Недостаток кальция и витамина D: важны для формирования и поддержания костной ткани.
- Малоподвижный образ жизни: недостаток физической активности приводит к ослаблению костей и мышц.
Как остеопороз способствует переломам?
При остеопорозе костная ткань становится пористой и менее прочной. Это означает, что даже небольшое воздействие или падение могут привести к перелому. Шейка бедра, будучи уязвимым местом, часто страдает первой.
2. Травмы и падения
Падения — основная причина переломов шейки бедра у пожилых людей. Факторы, повышающие риск падений:
- Плохой баланс и координация: возрастные изменения, неврологические заболевания.
- Мышечная слабость: недостаток физической активности, заболевания мышц.
- Нарушения зрения: катаракта, глаукома.
- Лекарства: некоторые препараты могут вызывать головокружение или сонливость.
- Скользкие поверхности и препятствия в доме: ковры, провода, плохое освещение.
У молодых людей переломы шейки бедра обычно являются результатом серьезных травм:
- Автомобильные аварии: высокоэнергетические воздействия.
- Падения с высоты: спортивные или промышленные травмы.
- Спортивные травмы: экстремальные виды спорта.
3. Онкологические заболевания
Метастазы в кости — распространение раковых клеток из первичного очага в костную ткань. Это может ослабить структуру кости и увеличить риск перелома даже при незначительной нагрузке.
- Чаще всего метастазы в кости дают: рак груди, простаты, легких, почек и щитовидной железы.
- Симптомы могут включать боль в костях, патологические переломы (происходящие без явной травмы).
4. Генетические и врожденные факторы
- Остеогенез имперфекта: наследственное заболевание, характеризующееся повышенной ломкостью костей.
- Аномалии развития костей и суставов: могут влиять на прочность костей и их способность выдерживать нагрузки.
Симптомы перелома шейки бедра
Перелом шейки бедра сопровождается рядом характерных симптомов:
- Сильная боль в области тазобедренного сустава или паха: боль может быть постоянной или усиливаться при движении.
- Невозможность стоять или ходить: пострадавший не может опираться на поврежденную ногу.
- Укорочение и наружная ротация ноги: нога на стороне перелома может выглядеть короче и быть повернутой наружу из-за смещения отломков.
- Отек и гематома: могут появиться в области бедра или паха.
- Щелчок или треск в момент травмы: некоторые пациенты отмечают характерный звук в момент перелома.
- Общее состояние: слабость, головокружение, особенно у пожилых людей.
Важно: при появлении этих симптомов необходимо немедленно вызвать скорую помощь и обеспечить пострадавшему покой до прибытия медицинских специалистов.
Диагностика
1. Сбор анамнеза и физический осмотр
Сбор анамнеза:
- Обстоятельства травмы: как произошла травма, была ли падение, высота падения.
- Предшествующие заболевания: остеопороз, онкологические заболевания, предыдущие переломы.
- Симптомы: характер боли, наличие других жалоб.
Физический осмотр:
- Оценка состояния конечности: положение ноги, наличие отека, гематом.
- Проверка подвижности: осторожное исследование движения в тазобедренном суставе.
- Оценка пульсации и чувствительности: чтобы исключить повреждение сосудов и нервов.
2. Рентгенография
Рентгенография — первый и основной метод визуализации переломов.
- Прямые и боковые проекции: позволяют увидеть положение отломков.
- Дополнительные проекции: могут потребоваться для уточнения характера перелома.
3. Компьютерная томография (КТ)
КТ предоставляет более детальное изображение костных структур.
- Высокая точность: позволяет увидеть мелкие трещины и детали перелома.
- 3D-реконструкция: помогает планировать хирургическое вмешательство.
4. Магнитно-резонансная томография (МРТ)
МРТ используется для оценки состояния мягких тканей, хрящей, связок и сосудов.
- Обнаружение скрытых переломов: когда рентгенография не выявляет повреждения, но симптомы сохраняются.
- Оценка состояния костного мозга: важна при подозрении на опухолевые процессы.
5. Лабораторные исследования
- Общий анализ крови: для оценки общего состояния, наличия анемии или инфекции.
- Биохимический анализ крови: уровень кальция, фосфора, щелочной фосфатазы (показатели обмена костной ткани).
- Исследование на остеопороз: денситометрия (измерение плотности костной ткани).
Классификация переломов шейки бедра
По расположению перелома
- Субкапитальные: перелом непосредственно под головкой бедренной кости.
- Трансцервикальные: перелом в средней части шейки бедра.
- Базисцервикальные: перелом у основания шейки, ближе к телу бедренной кости.
По смещению отломков
- Без смещения: отломки кости остаются в правильном положении.
- Со смещением: отломки смещены относительно друг друга.
По степени повреждения
- Неполные переломы (трещины): кость повреждена частично.
- Полные переломы: кость полностью разделена на части.
По классификации Гарден
Классификация Гарден разделяет переломы шейки бедра на четыре типа в зависимости от степени смещения и угла перелома:
- Тип I: неполный перелом без смещения.
- Тип II: полный перелом без смещения.
- Тип III: полный перелом с частичным смещением.
- Тип IV: полный перелом с полным смещением.
Значение классификации: помогает определить прогноз и выбрать оптимальный метод лечения.
Лечение
Необходимо строго следовать рекомендациям врача и не заниматься самолечением. Выбор метода лечения зависит от возраста пациента, типа и степени перелома, общего состояния здоровья и наличия сопутствующих заболеваний.
Консервативное лечение
Показания:
- Противопоказания к операции (тяжелые сопутствующие заболевания).
- Нежелание пациента или его родственников проводить операцию.
- Стабильные переломы без смещения у молодых пациентов.
Методы:
- Скелетное вытяжение: применение груза для удержания кости в правильном положении.
- Иммобилизация: фиксация конечности с помощью гипсовой повязки или ортеза.
- Обезболивание: использование анальгетиков для контроля боли.
- Медикаментозная терапия: препараты для улучшения кровоснабжения и стимуляции регенерации костной ткани.
Недостатки:
- Длительный постельный режим (до 8-12 недель).
- Риск осложнений: пролежни, тромбозы, пневмония.
- Часто приводит к несращению перелома, особенно у пожилых.
Хирургическое лечение
Является "золотым стандартом" лечения переломов шейки бедра.
1. Остеосинтез
Остеосинтез — хирургическое соединение отломков кости с помощью специальных металлических конструкций.
Показания:
- Молодые пациенты (до 65 лет).
- Переломы без значительного смещения.
Методы:
- Фиксация тремя канюлированными винтами: винты вводятся через шейку в головку бедра.
- Динамический бедренный винт (ДБВ): система винта и пластины, позволяющая некоторую подвижность для лучшего срастания.
Преимущества:
- Сохранение собственного сустава.
- Меньший объем хирургического вмешательства.
Недостатки:
- Риск несращения и аваскулярного некроза головки бедра (нарушение кровоснабжения).
2. Эндопротезирование
Эндопротезирование — замена поврежденного сустава искусственным протезом.
Показания:
- Пожилые пациенты (старше 65 лет).
- Переломы со смещением.
- Риск несращения или некроза головки бедра.
Виды эндопротезирования:
- Частичное (гемипротезирование): замена головки и шейки бедренной кости.
- Полное (тотальное): замена головки бедренной кости и вертлужной впадины таза.
Преимущества:
- Быстрое восстановление функции сустава.
- Меньший риск повторных операций.
Недостатки:
- Более сложная операция.
- Риск износа протеза со временем.
Послеоперационный период и реабилитация
Цели реабилитации:
- Восстановление подвижности сустава.
- Предотвращение осложнений (тромбозы, пролежни).
- Восстановление мышечной силы и координации.
Этапы реабилитации:
- Ранний период (1-7 дней после операции):
- Раннее вставание: под контролем физиотерапевта.
- Дыхательные упражнения: профилактика пневмонии.
- Профилактика тромбозов: компрессионные чулки, препараты.
- Стационарный период (2-3 недели):
- Физиотерапия: упражнения для восстановления подвижности.
- Массаж: улучшение кровообращения.
- Обучение ходьбе с помощью вспомогательных средств: костыли, ходунки.
- Амбулаторный период (3 месяца и более):
- Продолжение упражнений: дома или в реабилитационном центре.
- Постепенное увеличение нагрузки.
- Контрольные визиты к врачу: оценка срастания кости.
Медикаментозная поддержка
- Обезболивающие препараты: по необходимости.
- Препараты для улучшения кровоснабжения: пентоксифиллин.
- Витамины и минералы: кальций, витамин D.
- Антикоагулянты: для профилактики тромбозов.
Использование медицинской кровати с электроприводом
Преимущества специальной кровати
Медицинская кровать с электроприводом, оснащенная пультом управления, предоставляет ряд преимуществ:
- Регулировка высоты от 40 до 80 см: облегчает посадку и подъем с кровати, уход за пациентом.
- Положение Антитренделенбурга: наклон кровати, при котором ноги выше головы; улучшает кровообращение и облегчает работу сердца.
- Подъем спины и ног: позволяет пациенту самостоятельно менять положение, снижает риск пролежней.
- Боковые перила: обеспечивают безопасность, предотвращая падения.
- Дуга для подтягивания: помогает пациенту самостоятельно менять положение тела, укрепляет мышцы рук.
Важность использования
- Комфорт пациента: улучшает качество жизни, снижает боль.
- Облегчение ухода: уменьшает физическую нагрузку на ухаживающих.
- Профилактика осложнений: пролежни, застойные явления в легких.
Возможность аренды
- Практичное решение: аренда кровати на период реабилитации.
- Условия аренды: необходимо ознакомиться с условиями договора, стоимости, сроками.
- Качество оборудования: убедиться в исправности и безопасности кровати.
Консультация с врачом
- Выбор подходящей модели: врач поможет определить необходимые функции.
- Инструктаж по использованию: правильное использование предотвращает риски.
Осложнения
1. Аваскулярный некроз головки бедра
Причина: нарушение кровоснабжения головки бедренной кости.
Последствия:
- Разрушение костной ткани.
- Боль и ограничение движения.
- Может потребоваться повторная операция или эндопротезирование.
2. Несращение перелома
Причины:
- Недостаточное сопоставление отломков.
- Недостаточное кровоснабжение.
- Инфекции.
Лечение:
- Повторная операция.
- Использование костных трансплантатов.
3. Инфекции
Риск: особенно после хирургического вмешательства.
Профилактика:
- Соблюдение стерильности.
- Антибиотикопрофилактика.
4. Тромбоз глубоких вен
Причина: замедление кровотока в нижних конечностях из-за неподвижности.
Последствия:
- Риск тромбоэмболии легочной артерии (попадание тромба в легкие).
- Симптомы: отек ноги, боль.
Профилактика:
- Раннее вставание и движение.
- Антикоагулянты.
- Компрессионные чулки.
5. Пролежни
Причина: длительное давление на одни и те же участки кожи.
Профилактика:
- Регулярное изменение положения тела.
- Использование противопролежневых матрасов.
- Уход за кожей.
Профилактика
Поддержание здоровья костей
- Питание: богатое кальцием (молочные продукты, зеленые овощи) и витамином D (рыба, яйца, солнечный свет).
- Физическая активность: упражнения с нагрузкой на кости (ходьба, танцы).
- Отказ от вредных привычек: курение и чрезмерное употребление алкоголя ухудшают состояние костей.
Предотвращение падений
- Улучшение баланса и координации: занятия йогой, тай-чи.
- Коррекция зрения: регулярные осмотры у офтальмолога.
- Безопасность в доме:
- Удаление препятствий (ковры, провода).
- Установка поручней в ванной и туалете.
- Обеспечение хорошего освещения.
Медицинский контроль
- Регулярные обследования: денситометрия для оценки плотности костей.
- Лечение остеопороза: по назначению врача, могут включать бисфосфонаты, гормональную терапию.
- Консультации с врачом: обсуждение риска падений и мер профилактики.
Важность обращения к врачу и соблюдения рекомендаций
- Своевременная диагностика и лечение: повышают шансы на успешное восстановление.
- Индивидуальный подход: врач подберет оптимальный метод лечения с учетом особенностей пациента.
- Контроль за состоянием: регулярные визиты к врачу позволяют отслеживать прогресс и корректировать лечение.
- Избегание самолечения: использование неподтвержденных методов может навредить и привести к осложнениям.
- Соблюдение режима: выполнение всех рекомендаций по медикаментозной терапии, физическим нагрузкам и уходу.
Заключение
Перелом шейки бедра — это серьезная травма, требующая комплексного подхода к лечению и реабилитации. Успех восстановления зависит от своевременного обращения к врачу, правильного выбора метода лечения и тщательного соблюдения всех рекомендаций медицинских специалистов.
Ключевые моменты:
- Немедленное обращение за медицинской помощью при подозрении на перелом.
- Индивидуальный подход к лечению, учитывающий особенности пациента.
- Активное участие пациента и его родственников в процессе реабилитации.
- Использование специальных средств и оборудования для облегчения ухода и ускорения восстановления.
- Профилактика как лучший способ избежать травм и осложнений.
Помните: здоровье — это самое ценное, что у нас есть. Заботьтесь о себе и своих близких, и при первых признаках проблем со здоровьем обращайтесь к профессионалам.
Часто задаваемые вопросы
1. Как долго длится восстановление после перелома шейки бедра?
Восстановление может занять от 3 до 12 месяцев. Это зависит от возраста пациента, типа перелома, выбранного метода лечения и соблюдения реабилитационных мероприятий.
2. Можно ли избежать операции при переломе шейки бедра?
В некоторых случаях, особенно у молодых пациентов с неполными переломами без смещения, возможно консервативное лечение. Однако операция часто является предпочтительным вариантом для обеспечения лучшего исхода.
3. Какой метод хирургического лечения лучше?
Выбор метода зависит от многих факторов: возраста, уровня физической активности, типа перелома, общего состояния здоровья. Остеосинтез подходит для молодых пациентов, эндопротезирование — для пожилых.
4. Как снизить риск перелома шейки бедра?
- Поддерживать здоровье костей (питание, физическая активность).
- Предотвращать падения (безопасность в доме, коррекция зрения).
- Регулярно проходить медицинские обследования.
5. Поможет ли медицинская кровать с электроприводом в восстановлении?
Да, она обеспечивает комфорт, безопасность и облегчает уход за пациентом, что способствует более быстрому и успешному восстановлению.
Примечание: Данная статья носит информационный характер и не заменяет консультацию квалифицированного медицинского специалиста. При возникновении симптомов или вопросов по здоровью незамедлительно обратитесь к врачу. Всегда следуйте рекомендациям специалистов и не занимайтесь самолечением.